慢性呼吸衰竭主要是因慢性疾病进展,肺功能不断下降所致,主要表现为二氧化碳潴留和和严重低氧。我们通常所说的慢性呼吸衰竭多为慢性呼吸衰竭稳定期,早期虽有低氧血症或伴高碳酸血症,但机体可以通过代偿适应,生理功能障碍和代谢紊乱较轻,仍可保持一定的活动能力。此时的动脉血气分析pH在正常范围(7.35~7.45)。而慢性呼吸衰竭急性加重是在慢性呼吸衰竭的基础上,因合并呼吸系统感染、气道痉挛或并发气胸等情况,病情急性加重,在短时间内出现PaO2显著下降和/或PaCO2显著升高。此种情况在急诊或ICU较为多见。
导致慢性呼吸衰竭的常见病因包括:
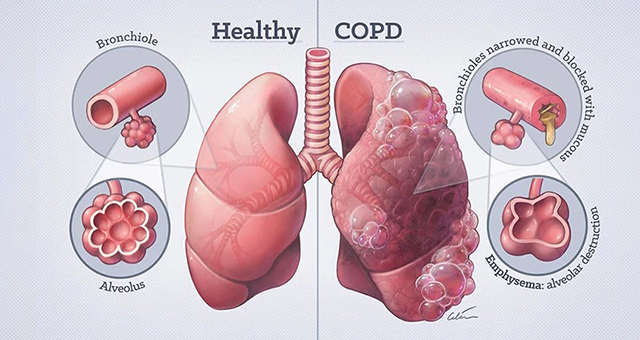
①气道阻塞性病变:气管-支气管炎症、痉挛、肿瘤、异物、纤维化瘢痕等均可引起气道阻塞,如慢阻肺、哮喘、支气管扩张、阻塞性睡眠呼吸暂停综合征等。
②肺组织病变:各种累及肺泡和/或肺间质的病变,如慢性肺炎、肺气肿、严重肺结核、弥漫性肺纤维化、硅沉着病等;
③肺血管疾病:慢性肺栓塞、肺血管炎;
④心脏疾病:各种慢性缺血性心脏疾病、严重心脏瓣膜病、心肌病、心包疾病、严重心律失常;
⑤胸廓与胸膜病变:胸部外伤所致的连枷胸、严重的自发性或外伤性气胸、严重的脊柱畸形、大量胸腔积液、胸膜肥厚与粘连、强直性脊柱炎等;
⑥中枢-神经肌肉疾病:肺泡低通气综合征等呼吸中枢障碍;脑血管疾病、颅脑外伤、脑炎以及镇静催眠剂中毒可直接或间接抑制呼吸中枢;脊髓颈段或高位胸段损伤(肿瘤或外伤)、脊髓灰质炎、多发性神经炎、重症肌无力、有机磷中毒、破伤风以及严重的钾代谢紊乱等。
慢性呼吸衰竭的发病机制
慢性呼吸衰竭的发病机制主要有两方面:一是肺衰竭,以低氧血症为表现的气体交换障碍;二是泵衰竭,以高碳酸血症为表现的通气功能障碍。
01 二氧化碳潴留的主要病理生理学机制
通过肺泡通气公式(如下)可以发现,影响肺泡二氧化碳分压的主要有两个重要因素,一是机体二氧化碳产生量,二是肺泡通气量(反映肺脏二氧化碳排出量)。
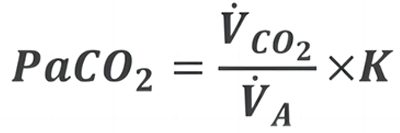
机体出现二氧化碳潴留,主要表现为通气功能障碍,这种通气功能障碍可以分为阻塞性通气功能障碍、限制性通气功能障碍和混合性通气功能障碍。从整个呼吸过程分析,从患者的呼吸中枢到外周神经系统,再到呼吸肌、胸壁、气道、肺泡等,整个过程中出现问题都会导致通气功能障碍,引起分钟通气量和肺泡通气量下降,最终导致二氧化碳潴留。然而这种分类存在一定的局限性,因为导致二氧化碳分压高的原因不仅仅是分钟通气量的降低,更准确地说,该通气量应该指的是肺泡通气量,而不是总的分钟通气量。所以我们在ICU中经常发现很多患者总的分钟通气量特别高,但二氧化碳分压仍然高。因此,虽然患者总的分钟通气量很高,但其肺泡通气量实际很低,此时我们就应考虑另外一个重要因素——生理无效腔。生理无效腔包括解剖无效腔和肺泡无效腔。一些疾病(如慢阻肺)会导致患者生理无效腔量增大,随之也就出现了肺泡通气量的下降。间质性肺疾病患者在疾病后期,虽然其分钟通气量很高,但仍会出现二氧化碳潴留,这也与其肺泡通气量下降有关。因此,真正影响患者肺泡内氧分压(PaO₂)和肺泡内二氧化碳分压(PaCO₂)的是肺泡通气量。
上述肺泡通气公式可以转化为如下公式。公式中VD/VT比值是反映通气效率的非常重要的参数。
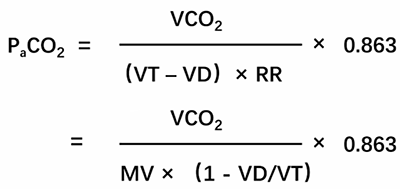
注:RR为呼吸频率;VCO₂为CO₂产生量;VD为无效腔量;VT为潮气量。
导致二氧化碳分压增高的原因主要包括:①二氧化碳产生增多,代谢率增高,如发热、呼吸功增加等;②肺泡通气量下降,二氧化碳排除减少,这与潮气量下降、呼吸频率减慢和无效腔量增加有关。
02 低氧血症的主要病理生理学机制
导致低氧血症最主要的病理生理机制有四种——低通气,分流,通气血流比失调,弥散障碍。
(1) 低(肺泡)通气:所谓的低通气(更准确地说是低肺泡通气)就是过低的肺泡通气量对于氧合的影响,而不是分钟通气量对氧合的影响。过低的肺泡通气量会影响二氧化碳分压,导致PACO2增高,进而导致导致PAO₂下降,从而使动脉血氧分压(PaO₂)增高。
(2) 分流:是指流进动脉系统的血液没有经过肺泡气体氧合,常见原因包括心脏右向左分流、肺动静脉畸形、肺泡实变/不张(ARDS、肺炎等),这些原因都会导致患者出现低氧血症。
(3) 通气血流比失调:临床中导致低氧血症的更常见原因为通气血流比失调。通气血流比失调可影响气体交换。当通气与血流达到一定比值时,才可以维持最佳的气体交换状态,通气血流比升高或降低都会影响PAO₂和PACO₂,进而影响整个机体氧和二氧化碳的平衡,最终可能导致患者出现严重的二氧化碳潴留。
对于整个肺组织而言,既有正常的肺泡,也有通气血流比增加或下降的肺泡,因此其通气血流比并不均一。通气血流比失调最主要的表现是低氧血症,这是因为二氧化碳的弥散速率较高,能够促进其排出,因此不会造成二氧化碳潴留。导致通气血流比失调的常见原因是肺部病变不均一,如慢阻肺急性加重、肺间质纤维化等。
(4) 弥散障碍:易导致低氧血症。对于人体而言,气体交换的过程就是弥散过程,弥散面积、弥散距离、气体分子特性、温度等都会影响气体/氧气的弥散。然而弥散障碍很少是导致低氧的唯一主要原因,常合并通气血流比失调。单纯的弥散障碍引起的低氧血症并不常见,即使是肺间质纤维化的患者,弥散障碍也不是导致其发生低氧血症的主要原因,可能还是与患者肺的储备功能有关。虽然由于弥散面积或弥散距离而导致弥散速率下降,但混合静脉血流经肺泡毛细血管的时间很长,正常生理情况下为0.75s,而真正完成气体交换过程仅需0.25s,肺的储备空间较大。因此,即使间质性肺疾病患者在静息状态下,弥散障碍也并不是导致低氧血症的最主要原因,更多是弥散障碍合并通气血流比失调。导致弥散障碍最常见的原因是间质性肺疾病。弥散障碍患者很容易通过提高吸入氧浓度得到纠正。因为弥散障碍的表现是肺泡动脉氧分压差增高,提高吸入氧浓度能够很好地解决因弥散障碍而导致的低氧血症问题。》》推荐阅读:家庭经鼻高流量湿化氧疗治疗稳定期COPD合并高碳酸血症





