2024版慢性阻塞性肺疾病诊断、治疗和预防全球策略报告(GOLD 2024)延续GOLD 2023对于AECOPD的定义[1]:患者的呼吸困难、咳嗽、咳痰等症状于2周内恶化,伴或不伴有呼吸急促和心动过度,多数由呼吸道感染、空气污染等因素导致局部或全身炎症反应加重。
我国《慢性阻塞性肺疾病急性加重诊治中国专家共识(2023年修订版)》(简称共识2023)[2]沿用“罗马提议”,强调对于AECOPD的诊断需包括对于症状评估、疾病评估、实验室检查、诱发因素4大重点。
一、症状评估
AECOPD患者以气促加重为主要症状表现。AECOPD高风险患者出现多症状,且活动耐量差。
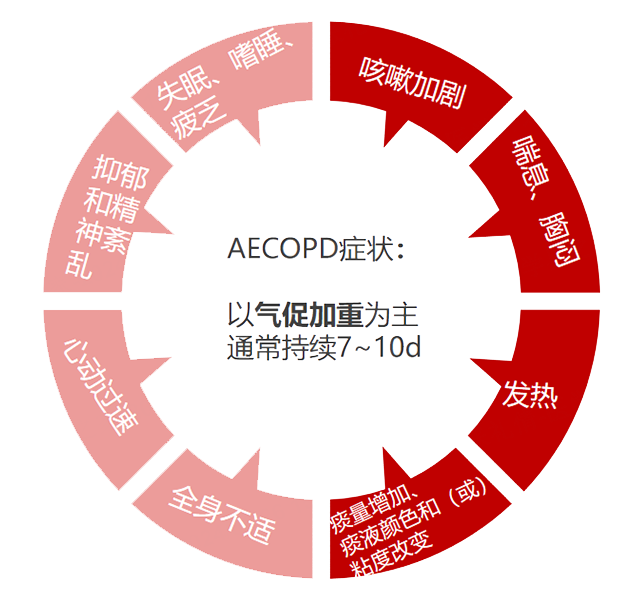
图1 AECOPD症状表现
注:痰量增加及出现脓性痰常提示细菌感染
评估:
症状:通过视觉模拟评分法(VAS)确定呼吸困难严重程度与咳嗽症状评分;体征:记录呼吸急促、心动过速等体征,结合痰量和颜色、呼吸窘迫(如使用辅助呼吸肌)综合评估。
二、疾病评估
1.病史评估:
AECOPD的症状包括呼吸系统症状和其他症状,部分COPD患者存在频繁加重倾向(定义为每年有2次及以上的急性加重)。因此,症状评估之外,也需进行详细的病史询问,了解其是否存在频繁加重的特征。AECOPD患者的病史特征:

注:mMRC为改良版英国医学研究委员会呼吸困难量表
AECOPD高风险患者既往存在急性加重病史,上一年发生1次及以上因急性加重住院或2次及以上中重度急性加重。
2.鉴别诊断与合并症
AECOPD的鉴别诊断首先应先排除因临床症状易于混淆的疾病,例如肺炎、胸腔积液、充血性心力衰竭等,详见表1。
表1 AECOPD的鉴别诊断

注:NT-proBNP为N末端B型利钠肽前体;BNP为B型利钠肽
AECOPD高风险患者具有合并其他慢性疾病的特征,如胃食管反流、心血管疾病、哮喘、肺癌等。研究表明,合并胃食管反流是AECOPD事件的独立预测因素,使未来发生急性加重风险增加7.57倍[3]。
三、实验室检查
实验室检查中,AECOPD高风险患者会出现生物标志物的异常,包括白细胞计数、C反应蛋白等,出现血嗜酸性粒细胞(EOS)≥300/μl或血浆中纤维蛋白原≥3.5g/L等情况。肺功能检查时,AECOPD高风险患者的第1秒用力呼气容积(FEV1)%pred<50%或FEV1每年下降≥40ml。

AECOPD患者的实验室检查包括多个方面,是判断临床严重程度、鉴别诊断以及评估预后的重要参考。
四、诱发因素
AECOPD最常见的病因是呼吸道感染,目前研究发现病毒感染、空气污染等因素加重气道炎症,进而诱发细菌感染,是AECOPD主要发病机制[2]。其他诱发因素包括下呼吸道细菌感染、吸烟、空气污染、吸入过敏原、外科手术、应用镇静药物等,而气胸、胸腔积液、充血性心力衰竭、心律不齐、PTE等肺内外并发症或合并症也是加重呼吸道症状的常见原因,需加以鉴别。
呼吸道感染是最常见的病因,包括呼吸道病毒、细菌、非典型病原体和特殊病原体等,常见的诱发细菌有肺炎链球菌、流感嗜血菌和铜绿假单胞菌等;常见的诱发病毒有鼻病毒、流感病毒、呼吸道合胞病毒等。此外,临床中患者不规范使用吸入装置或不遵医嘱停用吸入治疗药物也是诱发AECOPD的重要因素[4]。
明确诱发因素是识别AECOPD高风险人群和预防急性加重的重要前提,通过管理生活环境、呼吸支持等手段可以降低急性加重风险。
参考文献:
[1]慢性阻塞性肺疾病急性加重诊治专家组. 慢性阻塞性肺疾病急性加重诊治中国专家共识(2023年修订版). 国际呼吸杂志,2023,43(02):132-149.
[2]GlobalStrategy for Prevention, Diagnosis and Management of COPD: 2024 Report.
[3]Sakae TM, Pizzichini MM, Teixeira PJ, et al . Exacerbations of COPD and symptoms of gastroesophageal reflux :a systematic review and meta-analysis [J]. J Bras Pneumol ,2013 39 (3 ):259-271.
[4]中华医学会呼吸病学分会慢性阻塞性肺疾病学组,中国医师协会呼吸医师分会慢性阻塞性肺疾病工作委员会. 慢性阻塞性肺疾病急性加重高风险患者识别与管理中国专家共识. 国际呼吸杂志,2022,42(24):1845-1863.





